Мини-инвазивное лечение варикоцеле
Хирургические методы для лечения варикоцеле многочисленны, объединяющим принципом является цель закрытия патологического венозного кровообращения, позволяя на более поздней стадии развить коллатеральное кровообращение через кровообращение в дифференциальной вене и внешней гонадной вене.
Хирургические методы могут быть разделены на 3 группы:
а) Методы брюшного вмешательства
б) Методы пахового и подпахового вмешательства
с) Методы радиологического вмешательства
Техника выполнения хирургических операция
Местная анестезия: выполняется между внешним паховым кольцом и корнем мошонки, вокруг семенного канатика тонкой иглой для инсулина.
Разрез кожи: размером около 2,5 см в верхней части мошонки.
Экстериоризация семенного канатика: семенной канатик – это структура, через которую проходят кровеносные сосуды и нервы яичка, а также семявыносящий проток (семенной канал).
Воздействие на внешнюю семенную фасцию: выполняется разрез внешней семенной фасции, чтобы получить доступ к венам.
Обследование элементов семенного канатика: находится семявыносящий проток и 3 венозных сплетений яичка:
- гроздевидное (лозовидное) сплетение;
- сплетение семявыносящего протока;
- сплетение наружной семенной (кремастерной) вены
Изолируется расширенная вена из лозовидного сплетения;
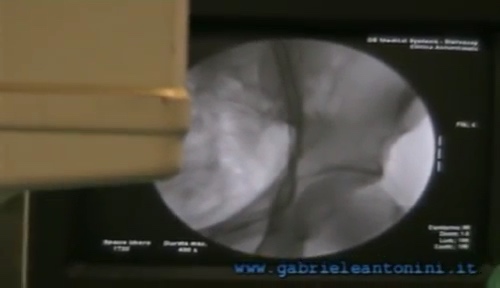
Выполняется гонадная флебография:
флебография позволяет проверить наличие непрерывности с гонадной веной.
Вводится склерозирующая жидкость:
жидкость вызовет ретракцию фиброза, что приведет к закрытию просвета канюлированной вены, коллатеральных ветвей лозовидного сплетения и гонадной вены вниз по течению.
После этого закрываются ранее разрезанные структуры, а именно семенная фасция, подкожные ткани и кожа.
Методы брюшного вмешательства
Это методы, которые состоят из лигирования гонадной вены в брюшной полости, а, следовательно, предусматривают открытие брюшной части. Данные процедуры выполняются хирургическим методом или лапароскопическим и, как правило, проводятся под общим или спинальным наркозом. Это довольно инвазивные методы (вскрытие брюшной полости, общая или спинальная анестезия), обремененные осложнениями, такими как гидроцеле (сбор жидкости вокруг яичка), присутствующего в 8-10% случаев и требующего повторной операции
Методы пахового и подпахового вмешательства
Это методы, которые состоят из закрытия вен лозовидного сплетения, находящихся выше гонадной вены; доступ осуществляется через разрез кожи в паховой области, подпаховой (наружное кольцо) или верхней части мошонки.
Методы радиологического вмешательства
Эти методы включают в себя закрытие гонадной вены посредством вставки катетеров (тонких трубок) в вену на руке. Преимущество этих методов состоит в том, что они не влекут за собой каких-либо надрезов. В наших клиниках ретроградный склероз проводится предпочтительно через вену в изгибе руки. Эта техническая модификация имеет преимущество быть менее агрессивной, чем бедренный метод, и гарантирует легкий доступ к
почечно-семенной области не только слева, но и справа, благодаря тому, что катетер продвигается сверху вниз. Небольшого количества местного анестетика на месте прокола, через который вставляется катетер, достаточно для всей процедуры. После достижения семенной вены вводится под радиоскопическим контролем склерозирующее вещество. В течение того же сеанса, если варикоцеле является двусторонним, можно выполнить обработку как справа, так и слева. Пациент остается в состоянии покоя в течение нескольких часов и выписывается в тот же день.
Антероградный склероз
Под местной анестезией в паховой области выполняется маленький разрез размером около 1 см у корня мошонки и сразу изолируется вена, пострадавшая от варикоцеле, после чего она подвергается канюлированию. После выполнения радиологического обследования, показывающего ход вены, вводится склерозирующее вещество. Впоследствии, вена связывается, и небольшая рана зашивается рассасывающимися нитками. Пациент госпитализируется в дневной стационар и выписывается в тот же день. В эту процедуру мы также ввели некоторые технические изменения, которые делают её более предпочтительной для пациентов в молодом препубертатном и пубертатном возрасте.